Her 10 kadından 8’i hayatının bir döneminde HPV ile karşılaşma riski taşıyor.
HPV (Human Papilloma Virüs) enfeksiyonu en sık rastlanan cinsel yolla bulaşan hastalıklar arasında yer alıyor. (ort. görülme sıklığı, yaşa göre değişsede %10)
Kadınlarda en sık görülen 4. Kanser olan serviks (rahim ağzı) kanserine neden oluyor. Sıklıkla belirti vermez ve vücut tarafından elimine edilmezse yıllar içinde sessiz ve sinsice serviks ca’ya yol açabilir.

Serviks Ca’nın büyük çoğunluğunun nedeni olan HPV tip 16 ve 18’dir. Ve bunlara karşı yüzde yüze yakın koruyuculuğu ola aşılar bulunuyor.
HPV hem kadın hem de erkekte hastalığa neden olan sıklıkla genital bölgeyi tutan çift sarmallı bir DNA virüsüdür. Genel olarak enfeksiyona neden olan HPV tipleri kansere olan yatkınlığına göre düşük ve yüksek riskli HPV’ler olarak ikiye ayrılır.
Düşük riskli HPV’ler:
En sık görülen HPV tipleri: 6,11,,40,42,43,44,54,61,70,72,81
Yüksek riskli HPV’ler:
En sık kansere neden olan HPV tipleri: 16,18,31,33,35,39,45,51,52,56,58,59,66 ve 68’dir.
Bunlardan tip 16 ve 18 en fazla serviks kanserine neden olan tiplerdir.
BULAŞ YOLU:
1) Cinsel temas
2) Bulaş için cilt veya mukozal temasın olması yeterli ( Tam olmayan veya cinsel temas= erkeğin penis, skrotumunun, vajina veya genital bölge ile teması)
3) Öpüşme= kanıt düzeyi zayıf
4) Ortak havlu, giysi, nevresim= Kanıt yok
KULUÇKA SÜRESİ= ortalama 2-3 AY (2 hafta-8 AY)
HPV BELİRTİLERİ
Hiçbir belirti olmayabilir.
En sık = virüs bulaştıktan sonra 2-6 ay sonra ortaya çıkan genital siğillerdir.
Genital Siğil Kadında: vulva, vagen, serviks, ve/veya anüste
Erkekte: penis, skrotum, ve/veya anüste düz lezyonlar- küçük saplı veya KARNABAHAR benzeri çıkıntı- şişlikler şeklinde görülebilmektedir.
GENİTAL BÖLGEDE EN SIK LEZYON YAPAN TİPLER
Düşük risli olan HPV 6-11’dir.
* Önemli olan nokta her HPV kanserleşmez ve eğer kanserleşme gerçekleşecekse bunun uzun yıllar olacağının bilinmesidir.
HPV KENDİLİĞİNDEN GERİLER Mİ? GERİLEMESİNİ ENGELLEYEN / YAYILMAMASINA NEDEN OLANLAR NELER?
% 90 iki yılın içinde geriler.
HPV’NİN GERİLEMESİNİ ENGELLEYEN ETKENLER NELERDİR?
1) Bağışıklık sisteminin zayıflaması
2) KT ve RT tedavileri
3) Sigara kullanımı
4) HPV dışı tekrarlayan genital hastalıklar
5) Travma
6) Steroid türü İmmun sistem baskılayıcı ilaçlar
7) Uykusuzluk, yorgunluk
8) Gebelik
9) Folat ve/ veya B- Karoten eksikliği
TANI: Jinekolojik ve anal muayenede saptanan siğillerden parça veya lezyon yoksa sürüntü alınıp, örneklerde HPV virüsüne ait DNA incelenmesi ile konur. TİPLENDİRME yapılıp, yüksek risk belirlenebir. Yüksek riskli HPV varlığında ilgili birime (Jinekoloji/Genel Cerrahi) başvurulması önem taşımaktadır.
Ülkemizde Ulusal kanser tarama standartlarına göre:
30-65 yaş grubundaki her kadına 5 yılda bir Pap-smerar testi ile taranmaktadır. HPV (+)’liğinde bu süre kısaltılabilir. ( ŞAHSİ DÜŞÜNCEM)
TEDAVİ:
*HPV virüsüne tamamen ortadan kaldıran bir ilaç tedavisi günümüzde bulunmamaktadır. Bağışıklık sistemi normal çalışan sağlıklı bireylerin %80’nde vücut bu virüsü temizleyebir. HPV tedavisinde, virüsün yol açtığı lezyonlara özel tedavi planlaması yapılır. Kondilom şeklindeyse, cerrahi tedavi elektrokoter ( radyofrekans) vb planlanabir.
KORUNMA :
*Cinsel aktif olan her birey HPV riski taşır.
*Condom bulaş riskini azaltır ama bütünü ile korumaz.
*En doğru yaklaşım, riskli gruba YAKLAŞMAMAKTIR.
*Cinsel partner sayısı TEK olmalı
*AŞILAMA
AŞILAR:
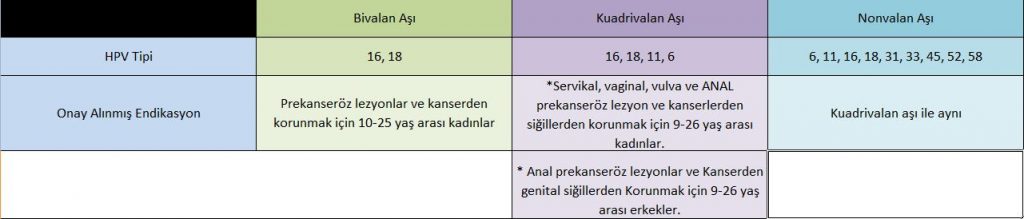
*BİVALAN (2’li aşı) : Tip 16-18’e yönelik
(serviks CA’nın yaklaşık %70 nedeni)
*KUADRİVALAN (4’li aşı): En sık genital siğillere/ kondiloma neden olan düşük riskli Tıp6-11 ve tip 16-18’e karşı
*NONAVALAN (9’Lİ AŞI): Türkiye’de henüz yok diye biliniyor.)
Tip 6,11,16,18,31,33,45,52,58’e karşı
UYGULAMA YAŞI
*Cinsel birlikteliğin başlamadığı ve aşıya karşı en iyi immün yanıtın alınacağı 9-14 yaş aralığıdır.
*26 yaşına kadar da (15-26) yaş aralığı) TELAFİ ( Catch-Up) aşılnması önerilmektedir.
15 YAŞ ALTI: İmmün yanıt kuvvetlidir/ 2 DOZ yeterli olur.
( FDA) tarafından hem erkek hem kadınlar için 45 yaşına kadar uygulama onayı olan HPV aşılarının 15 YAŞ ÜSTÜ bireylerde 3 DOZ yapılması önerilmektedir.
KİMLERE YAPILMAZ:
1) Gebelere yapılmaz.
2) Ağır hastalığı olanlar.
3) Bilinen allerji gelişti ise diğer dozlar yapılmamalı
YAN ETKİ:
*Uygulama yerinde ağrı şişlik / kızarıklık
*Baş dönmesi
*Aşı sonrası (15DK) istirahat etmeli
*Baş ağrısı, bulantı, halsizlik=nadiren
HPV Aşısı Sonrasında da Rahim Ağzı Kanseri Alınabilir mi?
HPV aşıları rahim ağzı kanserinin yüksek riskli HPV tip 16-18’e karşı koruma sağlamaktadır. Aşı olan bireylerinde serviks Ca riski taşıdığı unutulmamaktadır.
ÖNERİLEN AŞI YAŞI VE DOZU
Kadınlar: Rutin aşı yaşı 11-12’dir. (2 doz), telafi aşılama yaşı 15-26 ‘dır (3 doz) ( Her 3 aşı için )
Erkekler: Rutin aşı yaşı 11-12 ( 2 doz) telafi aşılama yaşı 15-26’dır. (3 doz) ( 4’lü 9’lü aşı için)
< 14 yaş için 2 doz aşı protokolü ( 0.-6.-12.ay) İlk dozdan minimum 6-12 ay sonra 2.Doz >14 yaş için 3 doz aşılama protokolü ( 0,1-2’nci,6.ay)
İlk – ikinci doz arası aralık minimum 4 HAFTA olmalıdır.
İkinci- üçüncü doz arası aralık minimum 12 HAFTA olmalıdır.
İlk -3.doz arası aralık minimum 24. HAFTA olmalıdır.